На початку 2018 року Україна опинилася на порозі кардинальних змін у сфері медицини. Реформування медицини в нашій країні розраховане на три роки (2018-2020 роки) і буде проходити в три етапи.
Перший почався в минулому році і торкнувся первинної ланки медицини. У 2019 році Національна служба здоров’я України (НСЗУ) починає оплачувати послуги діагностики за програмою “Безкоштовна діагностика” тільки за направленням лікаря первинної ланки. Також зміни чекають на програму “Доступні ліки”.
Реформування системи вже торкнулося кожного регіону країни і позначилося не тільки на медичних працівниках, а й на самих пацієнтах. Про впровадження медичної реформи в Запорізькому регіоні, перші результати, досвід пацієнтів і подальших очікувань ми дізналися у мешканки Запоріжжя 76-ти років – Надії Петрівни; директора Департаменту охорони здоров’я Запорізької міської ради – Вікторії Ушакової та Президента Всеукраїнської Ради захисту прав та безпеки пацієнтів – Віктора Сердюка.
Сімейний лікар: хто він та як його обрати?
Директор Департаменту охорони здоров’я Запорізької міської ради Вікторія Ушакова повідомила, що згідно із законодавством кожен пацієнт має право самостійно вибрати лікаря первинної ланки – це сімейний лікар, дільничний терапевт або педіатр для дитини, незалежно від місця проживання. Первинна медична допомога є гарантованою безкоштовною для всіх громадян України.
У червні 2018 року згідно з рішенням сесії міськради, 8 центрів первинної медико-санітарної допомоги перетворились з комунальних установ в комунальні некомерційні підприємства. Це є обов’язковою умовою, щоб центри уклали договір з Національною службою здоров’я, яка фінансує всі укладені декларації. З 1 січня 2019 року всі запорізькі центри ПМСД фінансуються з державного бюджету за кількістю укладених декларацій.
Де знайти інформацію про лікаря, з яким плануєте укласти договір:
- на сайті Департаменту охорони здоров’я, де показана інформація про всіх сімейних лікарів, дільничних педіатрах. Також там можна побачити їх фото, стаж роботи, кваліфікацію і територію, яку вони охоплюють;
- у реєстратурі або на стендах медичного закладу, де транслюється інформація про лікарів;
- поцікавитися у знайомих про лікаря;
- поспілкуватися з завідуючим амбулаторії, завідуючим лікарем.
На що орієнтуватися при виборі сімейного лікаря:
- на його ділові якості;
- на особисту інтуїцію;
- на територіальний принцип.

“Сімейного лікаря в майбутньому можна за бажанням змінити. В такому випадку, поточна обліковий запис анулюється в реєстрі і з’явиться нова”, – повідомляє Вікторія Ушакова.
Базова ставка, яка виділяється з державного бюджету на одного пацієнта – 370 гривень на рік. Якщо це дитина до 5 років, то сума складе 1480 гривень, на людину у віці – старше 65 років, коефіцієнт прирівнюється двум базовим ставкам. На сьогоднішній день інформації про збільшення цих ставок немає.

Лікарі первинної ланки – це дільнична служба, лікарі загального профілю, які знають весь організм і на своєму рівні можуть визначитися зі станом пацієнта і призначити лікування. Але якщо ситуація складніша, то сімейний лікар направляє людину до вузького спеціаліста.
Також існує третій рівень надання медичної допомоги – це високоспеціалізована допомога. До таких відносяться обласні установи.
«Відповідальність за лікування пацієнта покладається на лікарів тієї ланки, на якій людина проходила лікування. Проте, не варто забувати і про відповідальність самого пацієнта. У разі, якщо хворий не приймає призначене лікування і не дотримується постільного режиму, то він сам несе відповідальність за якість лікування. На жаль, у нас законодавчо не оформлена відповідальність громадян за стан свого здоров’я. Тут мається на увазі: профілактика хвороб та здоровий спосіб життя.
Бувають випадки, коли людина, що знаходиться у відпустці або відрядженні, потребує медичної допомоги. У такій ситуації пацієнт може дистанційно проконсультуватися з лікарем, але за дуже вузьким колом питань (ті, що не стосуються негайного лікування). В іншому випадку, якщо це загострення захворювання або гострий стан – потрібна госпіталізація в найближчу лікарню, де хворому нададуть необхідну медичну допомогу», – наголошує Директор Департаменту охорони здоров’я.

Про свій досвід лікування в медичних закладах, виклики швидкої допомоги за місцем проживання та користуванням нововведеннями медичної реформи розповідає 76-річна мешканка Запоріжжя Надія Петрівна.
«Після впровадження медреформи, можу сказати, що відвідування лікарні стало більш комфортним. Перший крок, який зробила – це підписала декларацію з сімейним лікарем. Багато хто скаржилися на те, що не можуть по кілька днів підписати декларацію через великий потік людей. У моєму випадку все відбулося дуже швидко: вибрала будній день, коли не такий великий наплив пацієнтів в лікарні і прийшла підписувати договір. Лікаря вибирала сама, ніякого тиску і «переманювання» з боку лікарського персоналу не було», – розповіла запоріжанка.
«Що стосується виклику швидкої допомоги, тут все працює злагоджено. Оскільки швидку викликала не перший раз, диспетчер вже побачила в своїй програмі з яких причин раніше приїжджали лікарі, мій вік і де мешкаю, тому виклик зайняв не більше хвилини. Швидка приїхала через 5-7 хвилин після виклику. На мої скарги на високий тиск, мені зробили укол для зниження тиску і пробули до нормалізації стану ще буквально 15 хвилин. Виклик і укол були абсолютно безкоштовними. Незабаром після цього вирішила спробувати записатися через електронну чергу до фахівців. Сервіс працює швидко і, головне, все зрозуміло написано».
Тим не менш, є момент, який виявився для нашої пацієнтки розчаруванням – це те, що з впровадженням медреформи, обладнання для обстеження в лікарнях не вистачає і воно знаходиться не в кращому стані.
«Без збільшення бюджету у 2 – 3 рази, занепаду медицини нам не уникнути»

Президент Всеукраїнської Ради Захисту прав та безпеки пацієнтів Віктор Сердюк вважає, що основна проблема медичної реформи полягає в тому, що реформи впроваджуються виключно з точки зору економії коштів.
“Все це відбувається на фоні мізерного фінансування: всього 100 долларів рік на одного українця. Для порівняння, в Молдові – 200 долларів, в Білорусії – 450, а в Польщі майже 2000 долларів на рік на охорону здоровя одного громадянина.
Але приймаються два закони відносно цього фінансування. Один має в назві слово фінасування «Про державні фінансові гарантії медичного обслуговування населення» – по факту пропонується в нічому собі не відмовляти. А другий: щодо забезпечення своєчасного доступу пацієнтів до необхідних лікарських засобів з залученням міжнародних організацій”, – зазначає Віктор Сердюк.
Також експерт наголошує, що при 6 мільярдах гривень загальних закупівель – «міжнародні» складають менше 10% від загальних коштів. На противагу цьому, власних коштів витрачається на ліки близько 80 мільярдів гривень рік.
Що стосується декларацій, Віктор Сердюк вважає, що це своєрідний елемент примусу пацієнтів:
Зросли очікування, що за 370 гривень за пацієнта сімейний лікар має зробити все. На жаль, це неможливо, крім того антилікарська компанія від Мінздраву теж не сприяє “іміджу лікаря”. Як показує статистика, 70% громадян не зверталися до “сімейного лікаря”. Інші зверталися – в основному за довідками для дітей.
А вже відповідность роботи лікаря вимогам «Порядку надання первинної медичної допомоги» має перевіряти Національна служба здоров’я. проте, спеціалістів немає, вимога та критерії для перевірки відсутні. Крім того самі перевірки заборонені Кабміном.
GfK Ukraine опитало українців щодо проблем в медичній сфері та обслуговування пацієнтів в цілому. Виявилося, що більшість людей невдоволені станом української медицини, зокрема бачать низку інших проблем, які потребують негайного вирішення:
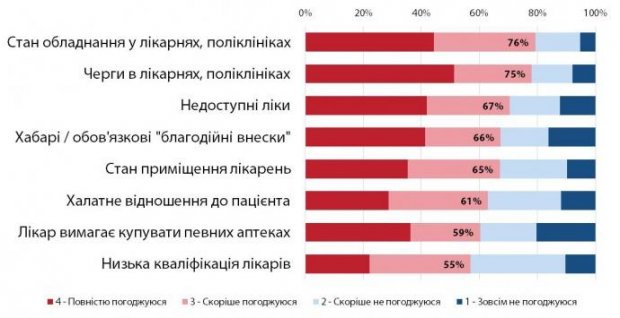
Згідно з результатами дослідження GfK Ukraine, 18 млн українців ходять до лікарні щорічно, а 93% з них – платять в цих лікарнях з власної кишені. Тому тривалість життя українців, яка є визначальним показником рівня охорони здоров’я – одна з найнижчих в Європі. Україна займає 104 місце серед 183 країн, адже фінансові можливості у більшості наших співвітчизників досить скромні.
